مرض الليشمانيا هو مرض طفيلي يسببه طفيلي الليشمانيا. يعيش طفيلي الليشمينيا على ذباب الرمل وينتقل للإنسان عن طريق لدغ الذباب. ويعد مرض الليشمينيا أحد أخطر الأمراض الإستوائية حيث يحتل هذا المرض المرتبة الثانية بعد الملاريا في أسبب الوفاه الطفيلية. ويصيب سنوياً من 700000- 1000000 شخص وتظهر أعراضه على عدد قليل من المصابين في نهاية الأمر.
ويعتقد الباحثون والخبراء وجود 20 نوعاً من طفيلي الليشمانيا المسببة للأمراض للإنسان، ومن أنواع الليشمانيا:
الليشمانيا الجلدي (CL)
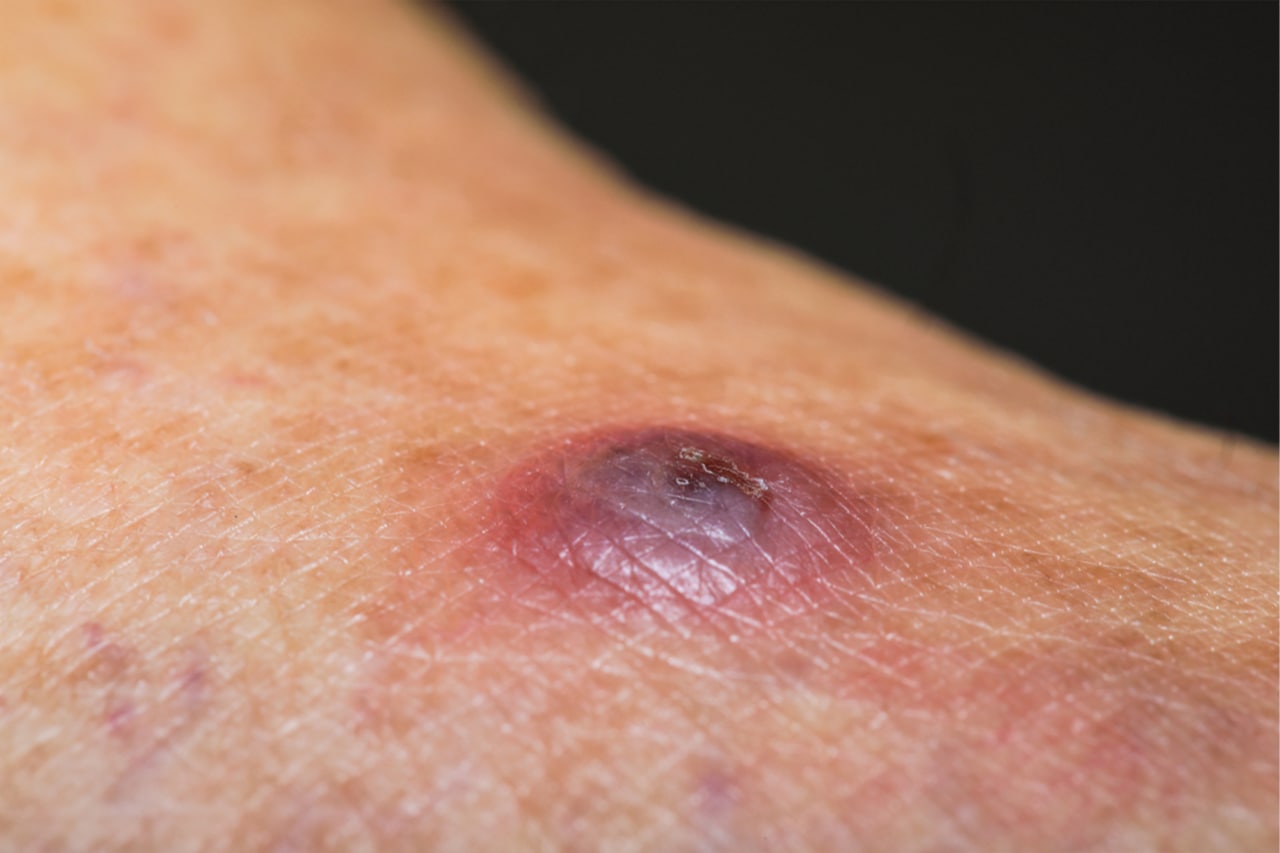
يعد مرض اليشمانيا الجلدي أكثر أنواع الليشمانيا شيوعاً و ينتشر في عدة مناطق منها الأمريكتين والشرق الأوسط وآسيا الوسطى.
يسبب مرض اللشمانيا الجلدي تقرحات على الأجزاء المكشوفة من الجلد يمكن أن تستمر لأشهر وأحياناً لعدة سنوات. قد تظهر التقرحات بعد سنوات من الإصابة خاصة في حالة ضعف المناعة حيث يبدأ ببثرات ثم يتطور إلى أن يصل إلى جروح متقرحة مع حافة مرتفعة وانخفاض في مركز المنطقة الإصابة ويمكن أن يغطيه قشرة رقيقة. عادةً ما تكون التقرحات غير مؤلمة وقد تصبح مؤلمة في حال إصابتها بعدوى بكتيرية أو كانت قريبة من المفصل وينتج عنها بعد التعافي ندبات ضامرة.
داء الليشمانيات الجلدي المخاطي
يصيب المرضى بعد عدة أشهر من تعافي تقرحات الجلد ويؤدي إلى تدمير جزئي أو كلي للأغشية المخاطية للأنف والفم والحلق والأنسجة المحيطة. وقد يظهر بعد عدة أشهر أوحتى بعد عدة سنوات من تعافي تقرحات الجلد، وعلى الرغم من أنه فرع من الليشمانيا الجلدية إلا أنه أكثر خطورة. فعلى عكس معظم أشكال داء الليشمانيا الجلدي لا يمكن أن يتعافى من تلقاء نفسه وفي حالات الليشمانيا الجلدي المخاطي الحاد يمكن أن يؤدي للوفاه إذا لم يتم علاجه، يتركز مرض الليشمانيا الجلدي المخاطي في بوليفيا والبرازيل وإثيوبيا وبيرو بنسبة 90%.
الليشمانيا العكسي (عودة الليشمانيا)
قد يعود داء الليشمانيات العكسي بعد سنوات من التئام البثور واللويحات الجلدية الموضعية. والتي تظهر عادة على الوجه. حيث تتشكل تقرحات وبثور جديدة على حافة الندبة القديمة وتنتقل إلى الداخل لتشكل بثور صدفية الشكل. قد تكون العدوى من إعادة تنشيط الطفيليات الكامنة أو بسبب عدوى جديدة من نوع مختلف. قد يؤدي ذلك إلى تنشيط العدوى الجلدية الأولية والتي تبدو كامنة وغالباً ما تميل الليشمانا العكسية إلى مقاومة العلاج.
الليشمانيا الجلدي التالي للكالازار
يظهر بعد شهور إلى سنوات من تعافي المريض من داء الليشمانيات الحشوي. ويظهر على شكل بثور جلدية جديدة تتكون من بثور فاتحة اللون ولويحات وعقيدات وردية مصفرة دون تقرحات مما يميزها عن الليشمانيا الجلدية المباشرة.
مضاعفات الليشمانيا الجلدي
قد تؤدي الإصابة بالليشمانيا الجلدية إلى نزيف والتهابات شديدة في الجلد قد تؤدي للوفاة في حال ضعف الجهاز المناعي. كما تسبب تشوه شديد و ندبات جلدية ضامرة في الوجه وأجزاء الجسم المكشوفة.
طرق تشخيص مرض الليشمانيا الجلدي
يفحص طبيب الأمراض الجلدية المريض سريرياً ويتم أخذ عينات الأنسجة الجلدية وإرسالها للمختبر لفحصها عن طريق المجهر الضوئي وعمل المزارع لتحديد نوع الطفيل.
إن تحديد نوع الليشمانيا مهم خاصة إذا تم العثور على أكثر من نوع واحد في بيئة المريض حيث يصحب كل نوع آثار سريرية وأعراض مختلفة. ويمكن التعرف على أنواع الطفيليات من خلال التقنيات البيو كيميائية (تحليل الإنزيم المتماثل للطفيليات المستزرعة).
العلاج بالأدوية
العلاج عن طريق الفم، وافقت إدارة الغذاء والدواء الأمريكة (FDA) في عام 2014 على ميلتيفوزين لعلاج جميع أنواع الليشمانيا للمراهقين والبالغين الأكبر من 12 عاماً ولا يقل وزنهم عن 30 كيلو.
بالإضافة إلى “الآزولات” التي يتم تناولها عن طريق الفم مثل ( كيتوكونازول ، إيتراكونازول ، وفلوكونازول ) والتي تستخدم للبالغين من المصابين وهي معتمد من قبل ادارة الغذاء والدواء لعدة أمراض ليس من بينها الليشمانيا على الرغم من ذلك يتم استخدامه في علاج الليشمانيا.
العلاج بالحقن
- يبقى العلاج بالمضاد الخماسي التكافؤ بشكل عام علاجًا عالي الفعالية لداء الليشمانيات في معظم المناطق الجغرافية سواء تم حقنه في الوريد أو في العضل.
العلاجات الموضعية
- يتم استخدام علاج الأنتيمون على المنطقة المصابة وهناك القليل من الآثار الجانبية للعلاج مثل الألم والتهيج الموضعي والحكة والحرارة.
- باروموميسين (Paromomycin)، مرهم يحتوي على الباروموميسين يستخدم من خلال دهن المرهم على المنطقة المصابة.
العلاج الحراري
تساعد الحرارة على تدمير وقتل الطفيلات، وتتعدد طرق العلاج الحراري إما باستخدام الأشعة تحت الحمراء أو الليزر أو التحفيز الكهربائي المباشر أو عن طريق ترددات الراديو. حيث أظهرت الأبحاث أن جلسة واحدة للعلاج الحراري بالترددات الراديوية عند 50 درجة مئوية لمدة 30 ثانية هو علاج فعال وآمن. يستخدم العلاج الحراري في حالة ليشمانيا الجلدية خاصة لمن لديهم مشكلة مع تناول علاجات الليشمانيا مثل الحوامل. وهناك آثار جانبية بسيطة للعلاج الحراري مثل الشعور بالألم والحكة والحرقان. ومن الإجرائات المستخدمة:
- العلاج بليزر (PDL)، يعتقد من خلال الدراسات ومناظير الجلد أن الطفيليات لها مكونات وعائية مما يفسر فعالية العلاج بليزر PDL. حيث يعمل عن طريق الإستئصال الحراري لفطريات الليشمانيا باتباع أساس العلاج الحراري وتنشيط الجهاز المناعي الجلدي. وتشير أحد الدراسات إلى تعافي تام في 13 حالة بعد 3 جلسات وتعافي تام في باقي الحالات بعد 4 جلسات.
وتكمن ميزة العلاج بالليزر في أن كثافة الطاقة وتنوعها يتسبب في تأثيرات مختلفة على الطفيليات حيث يمكن استئصالها وتدميرها بالليزر ومن ثم يمكن معالجة المنطقة المصابة بقوة أقل كثافة لتشكيل طبقة علوية واقية تعزل مكان الأنسجة المستأصلة حديثاً عن البيئة الخارجية مما يؤدي إلى تحسين الجلد.
- العلاج بالتبريد، يعتبر علاج فعال لأن جميع أنواع الليشمانيا حساسة لدرجة الحرارة. حيث يتم استخدام درجات حرارة تحت الصفر للتخلص من الطفيليات. وذلك باستخدام النيتروجين السائل عند 196- درجة مئوية بشكل مباشر على المنطقة المصابة من الجلد لمدة 15-20 ثانية كل ثلاثة أسابيع، مما يسبب تلف مباشر في الأنسجة مع تدمير للطفيليات وبالتالي تنشيط جهاز المناعة في المنطقة، وتعد الآثار الجانبية منخفضة للعلاج بالتبريد.
طرق الوقاية
يمكن الوقاية عن طريق تجنب لدغات ذبابة الرمل خاصة لعدم وجود لقاحات أو أدوية حاليًا للوقاية من العدوى. وذلك عن طريق :
- تجنب الأنشطة الخارجية خاصة وقت الغسق والفجر وهو وقت نشاط ذبابة الرمل.
- ارتداء الملابس بأكمام طويلة والبنطال الكامل مع وضع القميص داخل البنطال ولبس الجوارب.
- استخدام طارد الحشرات على الجلد المكشوف مثل الوجه والكفين مع العلم أن أكثر المواد الطاردة فعالية هي التي تحتوي على مادة DEET الكيميائية (N ، N-diethyl-meta toluamide).
- رش الملابس وأماكن المعيشة والنوم بما في ذلك الناموسية بالمبيدات الحشرية المحتوية على البيرميثرين.
- استخدام الناموسيات المحكمة الشبكة أثناء النوم للوقاية من ذبابة الرمل لأن ذباب الرمل أصغر بكثير من الباعوض.
- النوم في الطوابق العليا من المبنى واستخدام المكيفات إن وجدت.
- بناء البيوت بعيداً عن الغابات والنباتات وترك مساحة فارغة حول المنزل.
- الحد من التعامل واقتناء ناقلات المرض من الحيوانات الأليفة كالكلاب والقطط.
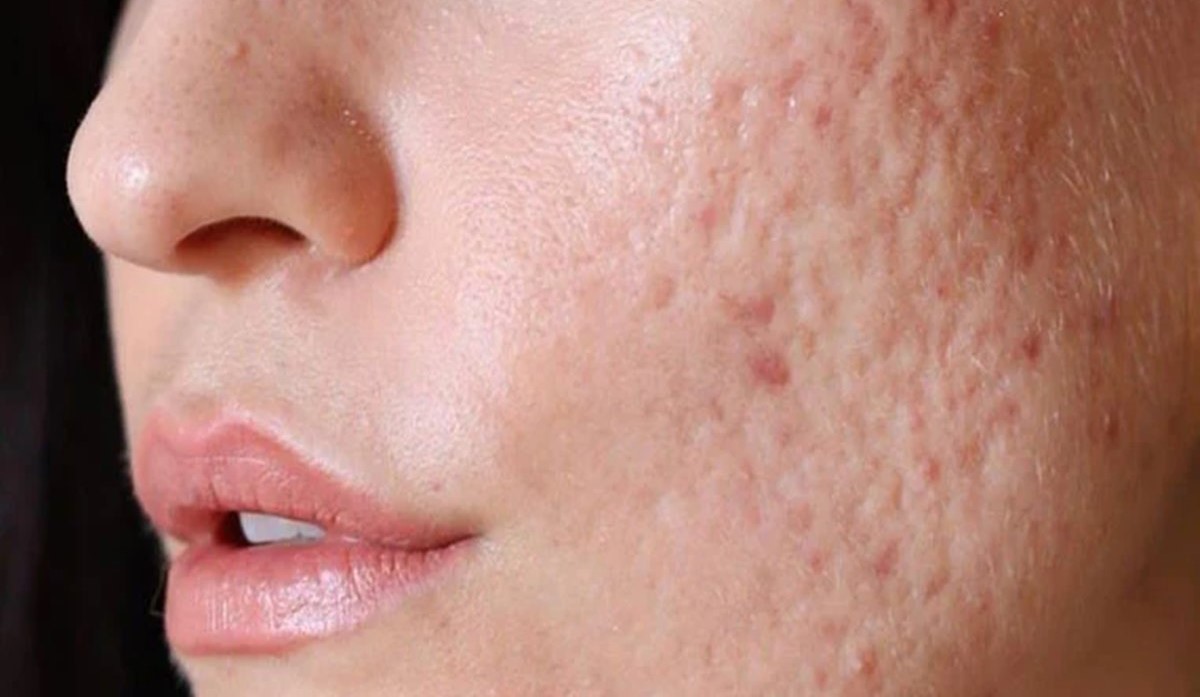
علاج آثار الليشمانيا بالليزر
- فراكشينال ليزر (CO2 Fractional Laser)، وهو ليزر يعمل بتقنية التحليل الجزئي المجزأ. ويتم من خلاله تحفيز الكولاجين في البشرة وتسطيح الجلد وتوحيد لونه. وذلك بإزالة جزء دقيق من الجلد دون الإضرار بأنسجة الجلد المحيطة أو إزالة الطبقة السطحية للبشرة لضمان سرعة التعافي.
وأظهرت الأبحاث فعالية علاج الندوب الضامرة والناتجة عن مرض الليشمانيا باستخدام تقنية ليزر ثاني أكسيد الكربون المجزأ ( تقنية الإيفكس ليزر ) حيث عملت على تحسين المظهر العام بأمان.
ويعمل من خلال ازالة الطبقات الخارجية من الجلد المصاب بدقة عالية مما يضمن تسطيح الجلد وتحفيز إنتاج الكولاجين وتحسين الطبقات الخارجية وتجديدها.
- علاج ندوب اليشمانيا بتقنية الفراكسل ليزر، هو ليزر جزئي غير استئصالي يستخدم أطوال موجية مختلفة لعلاج ندبات الليشمانيا، يساعد ليزر فراكسل على تسطيح ندبات الليشمانيا ويتميز بسرعة التعافي حيث يعود المرضى إلى روتينهم اليومي وأعمالهم مباشرة بعد الجلسة.
تم استخدام ليزر الفراكسل الجزئي بفعالية في علاج مجموعة متنوعة من الأمراض الجلدية بفترة تعافي بسيطة وآثار جانبية خفيفة. ومن ضمن التجارب السريرية تم علاج مريضة تبلغ من العمر 25 عاماً تعاني من ندبة ضامرة بسبب مرض اللشمانيا الجلدي على الأنف باستخدام ليزر الفراكسل بطول موجي 1550. حيث تم اجراء عشر جلسات علاجية بطاقة نبضية من 45-70 مللي جول. ولقد تم تقييم نجاح العلاج من خلال الصور قبل وبعد العلاج حيث تحسنت الندبة بعد الجلسة الثالثة بنسبة 40% وبعد الجلسة العاشرة لوحظ تحسن الندبة بنسبة 90% ولم تظهر أي آثار جانبية كبيرة واستمر التحسن خلال الثلاثة أشهر التالية أثناء متابعة النتائج النهائية.